「腸」保健康,防治大腸直腸癌刻不容緩
外科部副主任暨大腸直腸外科 / 葉重宏 醫師
在台灣,惡性腫瘤連續多年蟬聯十大死因的第一位,而其中大腸直腸癌在所有癌症中的發生率,已經高居第二位;個案數更是所有癌症之首!致死率則是不管男性或女性皆佔第三位。根據最新的統計,在103年度全年有5,603人死於大腸直腸癌,而大腸直腸癌新發生的病例已達15,764例,而且大腸癌發生人數已經連續九年居冠,甚至高居全球第一!
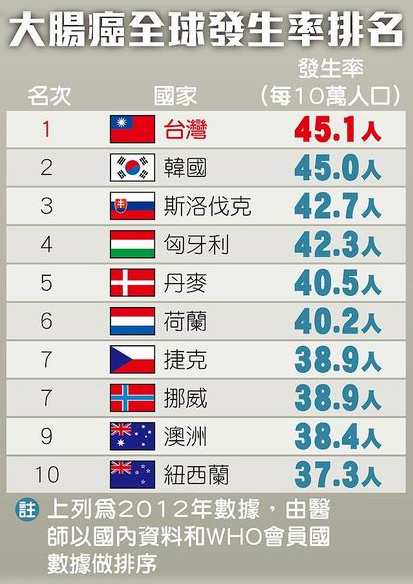
(圖一)大腸直腸癌的發生率
大腸直腸癌的發生主要受基因變異以及環境因子兩大因素的影響。其中環境因子,由於台灣目前的食安問題長期受到輕忽,而且有愈來愈嚴重的現象,因此大腸直腸癌的發生率亦隨之逐年攀升,因此對於大腸直腸癌的早期診斷與治療,是目前我們仍需努力的目標。所幸透過對病兆的警覺心提高,以及目前多項檢查工具的進步以及使用,再配合各項手術治療以及放射性或化學治療等輔助療法,大腸直腸癌的治癒率以及5年存活率已經逐年提升了。
如何早期發現大腸直腸癌?
大腸直腸癌一如其他疾病,出現的症狀並非一成不變,而是多樣化的,有時很難與其他疾病做區分。但任何人只要有下列這些症狀,就要懷疑有了下腸胃道的病灶,應該找醫生檢查,確定病因,尤其是屬於高危險群的人,更要注意。常見的症狀如下:
- 排便習慣發生改變:
例如突然發生慢性腹瀉、便秘。這常是腸道的腫瘤引起狹窄,或有不正常的分泌。當然生活上的改變、情緒的壓力、其他疾病的影響等等,也可能使排便習慣有所改變。不過若無確切使排便習慣改變的因素,或屬於高危險群的人,一旦有了這種症狀則一定要探討原因。 - 糞便形狀發生改變:
當糞便漸漸變細,常是腸道發生了狹窄,有了病變,雖然也有可能是其他病因,例如腸道結核、慢性大腸炎等疾病導致的狹窄,但大多數還是因為腸道內有了不正常的組織。當然飲食習慣與排便次數也會影響糞便的粗細,如蔬菜纖維食物增加,糞便量也會增加,肉食主義者糞便量也會較少。當排便次數增加時,相對的糞便也會較細,這些都需做鑑別。 - 排泄黏液:
腹瀉、腸炎時,常會產生一些黏液,而在腸癌、息肉也會發生,以絨毛狀息肉為多,大腸癌更多見,有時會混雜血液。 - 便血或糞便帶血:
一般人的觀念中,大便帶血就會恐慌是否得了癌症,其實出血固然是大腸直腸癌的症狀之一,但是絕大部分造成出血的原因,都是源於良性病灶,例如痔瘡、肛裂、息肉、大腸發炎、大腸憩室症等等。一般說來,出血點愈接近肛門,出血顏色愈鮮紅。若出血位置在右側大腸,血液與糞便常混合一起,糞便可為黑紅、暗紅至鮮紅不等。常見的痔瘡出血,常在排便才發生,少有其他症狀。肛裂則會合併有疼痛感。所以說出血只是一個重要的警訊,提醒要注意腸道健康,雖然以良性病灶居多,最怕還是自我診斷,忌諱求醫,延誤確切的診斷與治療時機。 - 裡急後重:
這是指常有便意,肛門裡老是有東西的感覺,常要上廁所,又解不大出來,常是直腸癌的症狀之一,但是其他疾病如直腸炎、侵犯直腸的潰瘍性大腸炎、直腸內異物等等,也會有相似的症狀。 - 腹痛:
會引起腹痛的原因,用一本書來描述可能也說不完,大腸直腸腫瘤即是其中一項。當腫瘤會引發腹痛,通常是因為腫瘤已侵犯至腸壁外,或是已有部份腸阻塞情形。疼痛並無特異性,腹痛常不侷限於一處,位置也時時改變,因此若有慢性腹痛都要詳細檢查。 - 貧血:
臨床上許多大腸癌的初始症狀就是貧血,尤其是在右側大腸病灶。由於腫瘤慢性出血,量少又長久,糞便顏色改變不多,不易以肉眼從糞便發現出血,常需靠糞便潛血檢查。若再加上營養不良,貧血就會更明顯。但是因為症狀是漸進的,當出現症狀時,貧血都有相當程度了,臨床上甚至見過血色素下降到正常人的四分之一,才來就診。因此發現有不明原因的貧血,除了要考慮血液疾病、營養因素等等,重要的是必須將胃腸道慢性出血列入鑑別診斷,小心檢查。 - 食慾不振:
一如其他許多癌症,大腸直腸癌也可能引發胃口不佳,食慾不振。 - 體重減輕:
大腸直腸癌在早期體重減輕情形,一般說來並不明顯,但可因腫瘤阻塞、腹痛,導致營養攝取不良,或腫瘤轉移而使體重逐漸下降。 - 腹部腫瘤:
少數的大腸直腸癌以腹部腫瘤表現,有些是腫瘤本身太大,或轉移至其他臟器的表現,有些是因腸阻塞,大便堆積於腸內,腹部可觸診到腫瘤狀的病灶。 - 轉移至其他器官的症狀:
少數病人在發現有腫瘤時已是末期的病患,因為一些臟器轉移症狀來醫院就診才診斷出來,例如轉移至肝臟引起黃疸;轉移至肺部引起呼吸困難;轉移至骨頭而導致疼痛。

(圖二)大腸直腸癌的常見徵兆
其實癌症的症狀常常並非具特異性,不能說出現某些症狀,就一定是大腸直腸癌。許多疾病會有相同的症狀,同一疾病常常有不同的表現,因此才需要醫師幫忙做檢查與鑑別診斷。上列症狀只是較常出現的症狀,都應至醫院尋求幫忙,如果懷疑有癌症就須接受更多詳細的檢查。
大腸直腸癌的治療
大腸直腸癌的治療以手術為主,唯有手術切除,病人才有根治的機會。而手術前醫師會為病患安排下列檢查,以評估是否要施以輔助性的放射或化學藥物治療,決定切除範圍,以及肛門能否保留。手術前一般需作胸部X光攝影、腹部超音波或電腦斷層檢查,看是否有侵犯鄰近組織或肺、肝,以及腹部淋巴結。診斷直腸癌侵犯程度可採用經直腸超音波、骨盆腔電腦斷層掃描或核磁共振。外科醫師會根據廣泛性整體切除癌瘤及相關淋巴組織、血管的原則,來為病患進行手術。而直腸癌因一方面要考慮足夠的安全切除距離;一方面要保留病人的肛門,且直腸位在狹窄的骨盆腔內,手術操作不易,困難度較高。
95%以上可保留肛門
肛門是否能夠保留,除了與腫瘤位置有關,尚受到腫瘤大小、侵犯深度、有無淋巴腺轉移、病人體型以及醫師技術純熟度等因素影響。近年由於醫療器械的進步,使得外科醫師較能夠從事於超低位吻合手術,因此較多直腸癌患者,其肛門都得以保留。一般而言,位在中、上1/3的直腸癌均可保留肛門。下1/3的直腸癌,傳統上則需作腹部會陰聯合切除及永久性人工肛門,但因術前輔助治療的廣泛採用及進步,加上大腸肛門吻合手術的成熟,目前本院直腸癌病人手術切除,需作永久性人工肛門之比率小於5%。
自然孔經肛門微創手術
而腹腔鏡大腸直腸手術於近年也發展十分成熟,與其他部位腹腔鏡手術一樣,具有傷口小、疼痛減低、復原較快、住院時間較短等優點。而近兩年本院更進一步發展自然孔(無疤痕)經肛門微創手術,來治療早期直腸癌。至於病患適合何種治療,須與大腸直腸癌治療團隊討論,尋求專業建議。其實癌症並不可怕,早期診斷、早期治療、信任專業,才能達到最好的治療成效!

(圖三)腹腔鏡傷口小,復原快。
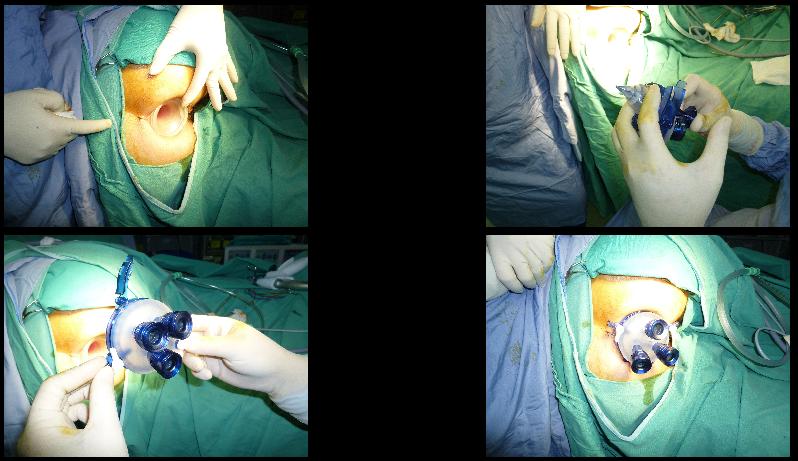
(圖四)自然孔(無疤痕)經肛門微創手術

