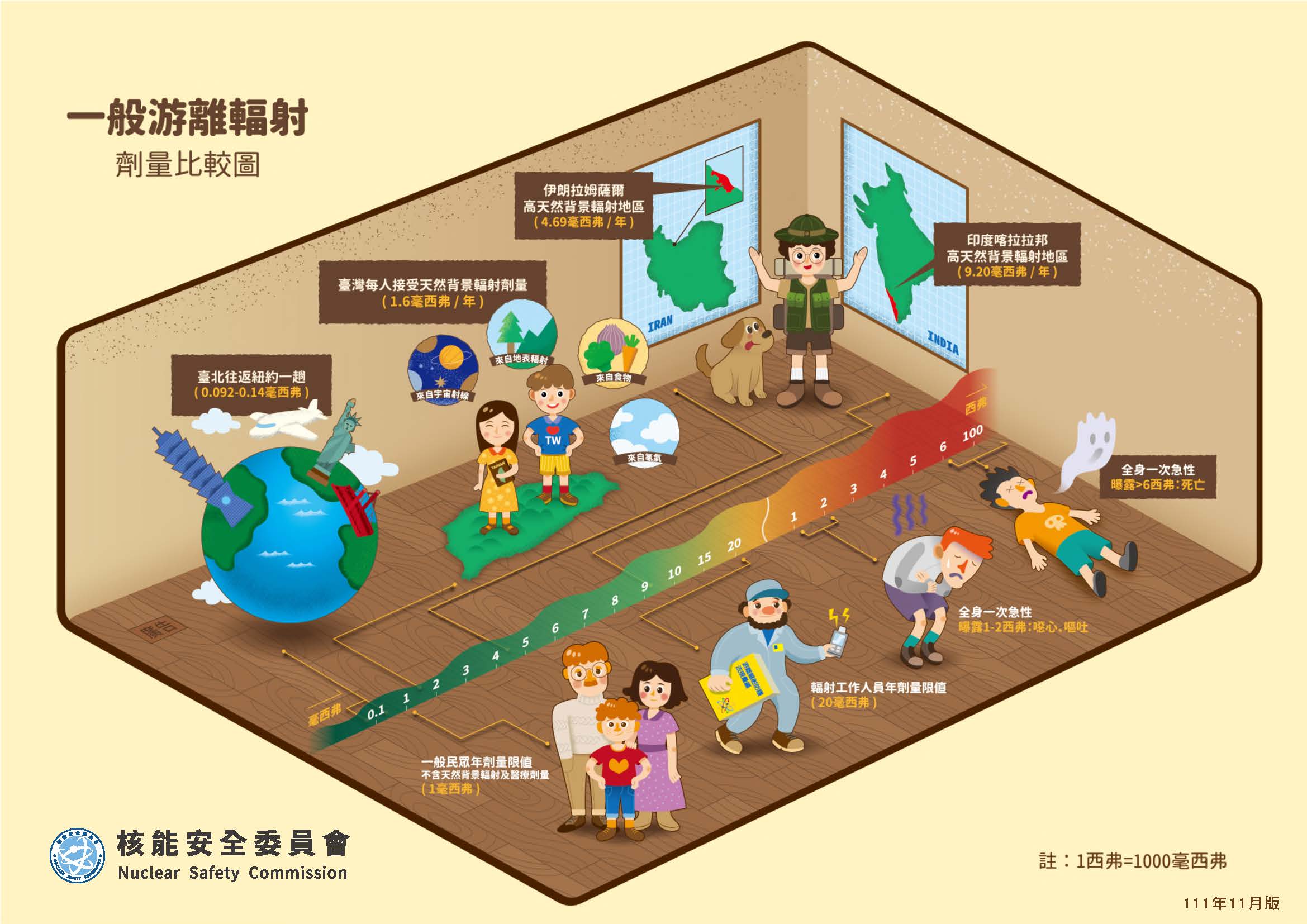
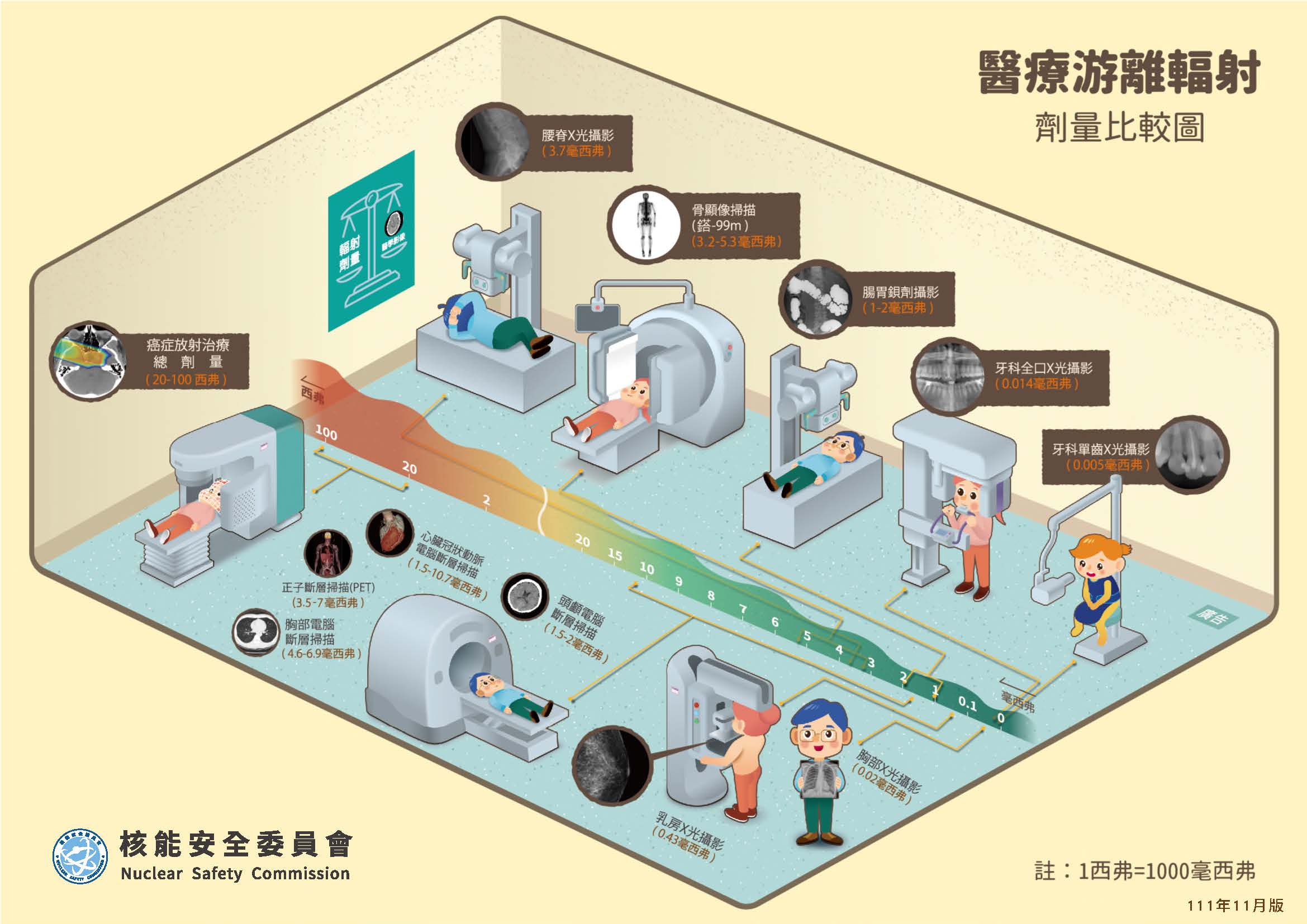
輻射劑量比較圖
輻射常見問題
-
照完胸部X光又做電腦斷層掃描,受到的輻射劑量會不會太多?輻射檢查的目的在於提供醫療影像資訊。若「對病人帶來的醫療效益」遠大於「輻射風險」則為疾病診斷所必要。醫師安排輻射檢查屬於醫療專業判斷,但如對檢查安排有疑慮,可與醫師溝通詢問。因醫療上輻射之應用符合「正當性」之原則且屬醫療專業判斷,故醫療輻射並無劑量的法規限制。
-
照一張胸部X光片劑量約多少?照一張胸部X光的全身有效等效劑量為0.02毫西弗。在台灣生活一年所接受的自然背景輻射劑量為1.6毫西弗,所以說在台灣生活一年等於照了80張胸部X光片。
-
做完這個放射線檢查,我會因此而得癌症的機會有多大?依據ICPR(國際放射防護委員會,International Commission on Radiological Protection)NO.26報告的輻射總危險度為0.0165/西弗,意思就是當身體接受每一西弗的輻射劑量就增加0.0165的致命癌症機會。
診斷X光所造成的全身有效等效劑量如下:
四肢: 0.01毫西弗
腹部: 0.54毫西弗
骨盆: 0.66毫西弗
腰椎: 1.4毫西弗
上消化道: 2.55毫西弗,
診斷X光所造成的「致命癌症機率風險」是在1/10000(萬分之一)~(1/1000000)百萬分之一之間。根據流行病學統計現今每四個人當中會有一個人因得到癌症而死亡: 四分之一再加上萬分之一或百萬分之一的機率,與人類全部死亡原因年危險度1/180,或意外死亡危險度1/3000相比較,致癌機率增加多少?應是微乎其微。 -
照完「X光檢查」後才發現懷孕了,該怎麼辦?依照目前國際婦產科的共識:
1.大多數的X光檢查,都不需要墮胎。所以,拿掉小孩不該是選項之一。除非有特殊檢查或是治療,導致胎兒需要暴露在100 (毫西弗) mSv,才需要考慮。
2.只要不是直接照射到胎兒,身體其他部位的檢查,都不需要擔心輻射劑量的傷害,因為胎兒會碰到輻射的機會和劑量導致損傷,幾乎是不可能。
資料來源: 中華民國放射線醫學會【連結一 | 連結二】

1.根據「國際輻射防護委員會」第84號報告(2000)引用英國普查的結果:
「常規X光檢查」造成的胎兒劑量平均小於2mSv,最大也不超過10mSv。
「常規電腦斷層(CT)掃描」除了腹部(8 mSv)以及骨盆腔(25 mSv)以外,均低於10 mSv。當檢查部位遠離子宮的時候,胎兒增加的風險是非常低的。
2.隨著科技日新月異,醫療儀器發展致力於更清晰的影像品質並大伏降低輻射劑量,更新的資料顯示「常規電腦斷層(CT)掃描」腹部及骨盆腔造成的有效劑量約為16mSv (資料來源: RadiologyInfo.org(由 美國放射線醫學學院 ACR 和 北美放射學會 RSNA 維護),該網站的輻射劑量資訊最近一次審查時間為 2022年11月。)https://www.radiologyinfo.org/en/info/safety-xray腹部區域 檢查項目 有效劑量 腹部及骨盆腔CT(單次掃描) 7.7mSv 腹部及骨盆腔CT(打藥及不打藥) 15.4 mSv CT-虛擬大腸鏡 6 mSv 泌尿道攝影(IVP) 3 mSv 下消化道攝影(LGI) 6 mSv 上消化道攝影(UGI) 6 mSv
國際放射防護機構針對「胎兒輻射暴露的安全上限」的研究與指引
1.「國際輻射防護委員會(ICRP)」第84號報告(2000)建議「低於100毫西弗的胎兒劑量不應做為中止妊娠的理由」。
2.「美國放射線醫學學院(ACR)」Appropriateness Criteria (2018, 2020) 胎兒輻射暴露低於 50 mSv 一般不會造成明顯影響,不建議終止妊娠。
機構與報告 報告 報告內容 國際放射防護委員會
(ICRP)ICRP Publication 84 (2000) 妊娠早期(特別是前 8 週)輻射暴露 低於 50 mSv,胎兒致畸風險與自然流產風險不會顯著增加。 ICRP Publication 103 (2007) 胎兒輻射劑量 低於 100 mSv 時,遺傳損害與胎兒畸形風險與自然發生率相當 美國國家輻射防護與測量委員會(NCRP) NCRP Report No. 174 (2013) 懷孕期間的輻射暴露 不應超過 50 mSv,高於此劑量才可能增加胎兒生長受限或智力發育問題的風險 NCRP Report No. 54 (1977) 低於 50 mSv 時,流產或畸形風險幾乎與背景風險相同。 美國放射線醫學學院(ACR)
ACR Appropriateness Criteria (2018, 2020) 胎兒暴露 低於 50 mSv 時,不建議終止妊娠,因為此劑量的輻射風險極低,且與日常環境輻射暴露相當 The ACR Manual on Contrast Media (2021) 提供上述類似建議,強調對胎兒的風險評估應考慮總劑量,而非單次照射 -
接受X光檢查後,需隔多久才可以懷孕?國際輻射防護委員會第84號刊物,經由原子彈爆炸生還者(survival)及經過放射線治療婦女的研究中發現,在懷孕前不論父母親任何一方的性腺體,接受X光檢查,並不會造成未來胎兒產生癌症、畸形或智力退化等情形發生,故無須等待,隨時都可以懷孕。
-
我有哺乳可以照X光嗎?X光或電腦斷層檢查(computer tomography, CT) 對於哺乳婦女並無任何影響,母親哺乳不必擔心。但如果做核子醫學(nuclear medicine)檢查的話,有些放射性核種(radionuclide)會滲透至母乳之中,必須暫停一段時間禁止餵奶,且由於大部分的放射性物質經過兩個半衰期,其放射性物質大約有75%會排出體外,故核子醫學檢查對婦女禁止哺乳的時間限制,如下表所示。若需考慮到暫時餵奶會對幼兒有所影響的話,可於做核子醫學檢查前先將乳汁擠出存放,此外婦女如需接受放射性碘-131治療的話,就要考慮清楚禁止哺乳的時間,若必須要做建議使用配方奶來餵幼兒。
臨床核子醫學檢查對婦女禁止哺乳的時間 放射性物質種類 禁哺乳時間 過鎝酸根化合物 (99mTc-compounds) 12小時 碘-123 24小時 碘-131、碘-125、鎵-67、鉈-201 三週 碘-131治療 療程結束 -
我的小孩才出生兩個月,可以照X光嗎?對他會有影響嗎?現今國際輻射防護委員會並沒有針對對幼兒提出特別的輻射防護(radiation protection)標準,因此幼兒的輻射防護標準與成人一致,不過對幼兒所使用的輻射劑量卻與成人有顯著的差異,如下表所示,而且居住在台灣的人一年接受的自然背景輻射劑量為1.6 mSv,所以可見照X光所接受的輻射劑量是相對低的,對幼兒並不會有任何不良影響。
成人與幼兒接受X光攝影時的劑量 X 光檢查部位 單次照射所接受的有效劑量 (mSv) 成人胸部X光 0.02 5歲幼兒胸部X光 0.001 新生兒胸部X光 0.0008 成人顱骨X光 0.03 5歲幼兒顱骨X光 0.015 成人骨盆X光 0.7 5歲幼兒骨盆X光 0.009 新生兒骨盆X光 0.002 成人腹部X光 0.7 5歲幼兒腹部X光 0.01 -
照X光會不會影響眼睛視力?小朋友會不會長不高?根據日本廣島、長崎原子彈爆炸生還者的長期流行病學調查,發現單次全身接受輻射曝露 (exposure)劑量所造成確定性效應(deterministic effect)發生之關係,如表四,而且基本做腹部或骨盆的電腦斷層檢查,單一次所接受的平均輻射劑量約為10~20mSv,與250mSv相距甚遠,所以臨床在放射科照X光或做電腦斷層檢查,並不會影響到視力或身高的發展。
單次全身曝露之確定性效應症狀 單次劑量(mSv) 確定性效應之症狀 250以下 沒有顯著症狀發生 250~1000 可能發生短期的血球變化 (淋巴球、白血球之減少),有時會有眼結膜炎的發生,但不致影響身體機能 1000~2000 有疲倦、噁心、嘔吐的現象、血液中淋巴球及白血球減少後會緩慢恢復正常 2000~4000 24小時內會噁、嘔吐、數週內有脫髮、食慾不振、虛弱及全身不適等症狀,可能會導致死亡 4000~6000 與前者相似,但症狀顥示的較快,在2~6週內死亡率為50% 6000以上 若無適當醫護,死亡率為100% 在病房、加護病房等常有移動X光照相檢查,到底我們應該離它多遠才算安全?距離兩公尺外劑量就極低了。一張胸部X光實地偵測其中心點曝光率約為160毫西弗/小時,距2公尺處為80微西弗/小時, 約為中心點的二千分之一,而距離6公尺處1.5微西弗/小時,約為中心點的五百萬分之一,下次碰到X光照相時,當距離它已經二公尺時,就不需再為三千四百億分之一(比中樂透頭獎機率還低)的致癌風險而嚇得驚慌失措,做鳥獸散了。網路傳「乳房攝影會增加罹患甲狀腺癌」?這是真的嗎?這是網路謠言!並非事實。
美國放射學會(American College of Radiology, ACR)、乳房攝影醫學會(Society of Breast Imaging , SBI)及美國醫學物理學會(The American Association of Physicists in Medicine, AAPM)等學會皆提出聲明駁斥乳房攝影會增加罹患甲狀腺癌說法,因接受乳房攝影而導致甲狀腺吸收的輻射劑量是非常低的。甲狀腺是不直接暴露在X-RAY射束照野上,故只吸收到少量(小於0.005 mGy)的散射線,相當於自然背景輻射暴露30分鐘所收到的輻射劑量。
乳房攝影不只針對乳頭周遭,偵測範圍從乳房組織擴及到腋下,若戴上甲狀腺防護鉛套不只圈住脖子,也會遮蓋到胸部上方,很可能會影響攝影結果,若需重複攝影就會暴露於更多的輻射劑量中,因此建議接受乳房X光攝影時不需要使用甲狀腺防護鉛套。國民健康署邱淑媞署長表示,乳房X光攝影是目前國際上最具科學實證,可以有效提早發現並改善預後的乳癌篩檢方法,患者不要因聽信錯誤的媒體報導而拒絕做乳房攝影檢查。
資料來源 : 國民健康署 & 中華民國放射線醫學會